مدیریت حداکثر دوز مجاز، نیمهعمر و ریسک سمیت سیستمیک (LAST)
حساسیت کودکان و ضرورت تعیین دوز دقیق
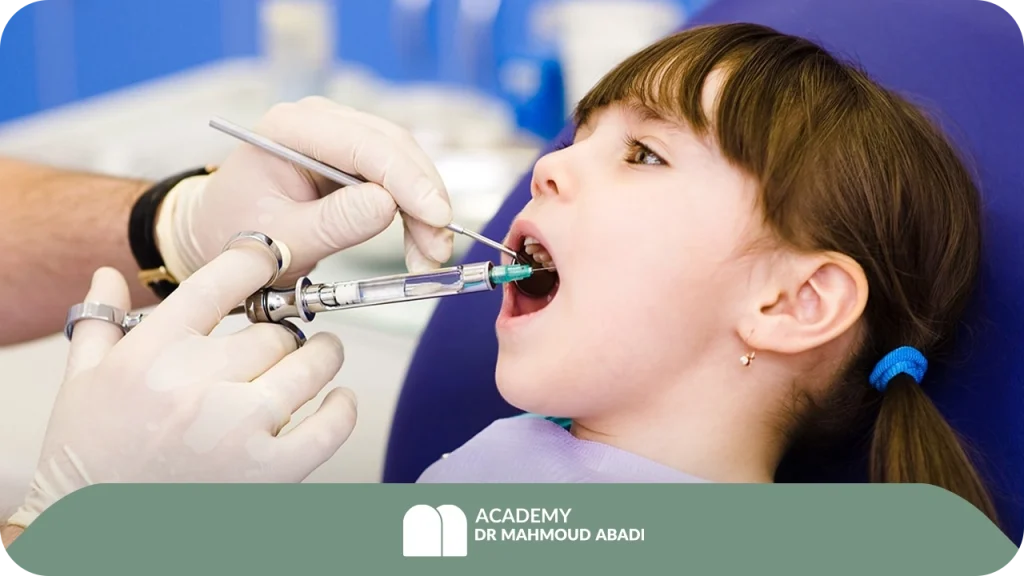
مدیریت درد مؤثر، سنگ بنای موفقیت در دندانپزشکی کودکان است.
با این حال، تزریق عوامل بیحسکننده موضعی در این گروه سنی نیازمند درک عمیق فارماکولوژی و فیزیولوژی است.
کودکان یک گروه جمعیتی بسیار حساس هستند؛ ترس از تزریق، دلیل اصلی است که کودکان برای ترس از دندانپزشکی ذکر میکنند.
چرا کودکان مستعد سمیت سیستمیک هستند؟
آسیبپذیری کودکان در برابر سمیت سیستمیک بیحسکننده موضعی (LAST) بالا است. این امر به دو دلیل عمده رخ میدهد:
۱. تفاوتهای فیزیولوژیک:
استخوان کورتیکال در کودکان نازکتر و بافت استخوانی فک عروقیتر است، که منجر به جذب سریعتر و ناگهانیتر دارو به سیستم گردش خون میشود.
۲. پارامترهای فارماکوکینتیک:
حجم توزیع (Vd) دارو در کودکان متفاوت است، زیرا توزیع مایعات بدن در نوزادی و کودکی با بزرگسالان تفاوت قابل توجهی دارد.
حجم کل آب بدن شامل مایع درون سلولی (ICF) و مایع برون سلولی (ECF) است.
این تفاوتها نیازمند دوزهای کمتری از دارو برای رسیدن به غلظت درمانی و جلوگیری از سمیت است.
بنابراین، محاسبه حداکثر دوز توصیه شده (MRD) بر اساس وزن بیمار، حیاتیترین اقدام ایمنی است و دوز تجویز شده نباید هرگز از حداکثر دوز توصیه شده فراتر رود.
مقایسه فارماکولوژیک عوامل آمیدی
(استانداردها و محدودیتها)
لیدوکائین و آرتیکائین، پرکاربردترین بیحسکنندههای آمیدی هستند.
تفاوتهای کلیدی آنها در نیمهعمر و مسیر متابولیسم، بر انتخاب کلینیکی تأثیر میگذارد.
نیمهعمر و مسیر دفع دارو
| عامل | لیدوکائین ۲٪ | آرتیکائین ۴٪ | پریلوکائین ۴٪ |
|---|---|---|---|
| نیمهعمر (Half-Life) | ۹۰ دقیقه | ۳۰ دقیقه | متوسط |
| مسیر دفع | عمدتاً کبد | دوگانه: پلاسما و کبد | کبد |
| غلظت دارو (در کارتریج ۱.۷ سیسی) | ۳۴ میلیگرم | ۶۸ میلیگرم | ۶۸ میلیگرم |
| MRD (حداکثر دوز توصیهشده) | ۴.۴ mg/kg | ۷.۰ mg/kg | ۶.۰ mg/kg |
لیدوکائین (۲٪): با داشتن MRD معادل ۴.۴ mg/kg، همچنان به عنوان استاندارد طلایی و ایمنترین گزینه برای تمام سنین شناخته میشود. نیمهعمر طولانیتر آن (۹۰ دقیقه) به معنای ماندگاری طولانیتر دارو در گردش خون است.
آرتیکائین (۴٪): با MRD بالاتر (۷.۰ mg/kg) و غلظت دو برابری نسبت به لیدوکائین، مزیت کلیدی آن در نیمهعمر کوتاه (۳۰ دقیقه) است [49، 51]. این کوتاهتر بودن به دلیل متابولیسم دوگانه آن (شامل تجزیه توسط سودوکولیناستراز در پلاسما و متابولیسم کبدی) است. این ویژگی به این معناست که اگر جذب سیستمیک اتفاق بیفتد، دارو سریعتر از بدن پاک شده و ریسک سمیت تجمعی پایین میآید. با این حال، استفاده از آن در بیماران زیر ۴ سال تایید نشده است و باید اجتناب شود.
اهمیت pKa و سرعت شروع اثر (Onset Time)
سرعت شروع اثر (Onset Time) بیحسکنندههای موضعی توسط pKa تعیین میشود.
- برای نفوذ محلول بیحسکننده از غشاء عصبی، دارو باید در شکل باز آزاد (Free Base) باشد.
- داروهایی با pKa پایینتر، تعداد مولکولهای باز آزاد بیشتری دارند و بنابراین شروع اثر سریعتری دارند.
- بر اساس سرعت شروع اثر، مپیواکائین سریعترین، و لیدوکائین، آرتیکائین و پریلوکائین دارای سرعت متوسط هستند. بوپیواکائین طولانیترین شروع اثر را دارد.
ممنوعیت مطلق: پریلوکائین و بنزوکائین
استفاده از پریلوکائین و همچنین بنزوکائین موضعی (۲۰٪)، هر دو با خطر اکتسابی متهموگلوبینمی مرتبط هستند.
این وضعیت جدی اما نادر، زمانی رخ میدهد که آهن فروس در مولکول هموگلوبین به حالت فریک اکسید شده و در نتیجه هموگلوبین قادر به حمل اکسیژن نخواهد بود.
پریلوکائین در بیماران در معرض خطر (مانند کمبود G6PD یا بیماران بسیار جوان) منع مصرف نسبی دارد.
۳. پروتکل محاسبه دقیق MRD و روش تعیین دوز
دوز داروها در اطفال باید بر اساس وزن محاسبه شود، نه سن. MRD صرفاً یک آستانه نظری است؛ با این حال، محاسبات MRD باید محافظهکارانه انجام شده و دوز نهایی به سمت پایین رند شود.
فرمول محاسبه حداکثر تعداد کارتریج مجاز
حداکثر دوز مجاز (mg) = MRD (mg/kg) ضربدر وزن بیمار (kg)
تعداد حداکثر کارتریج = حداکثر دوز (mg) تقسیم بر مقدار دارو در هر کارتریج (mg)
| دارو | مرحله ۱: محاسبه MRD (mg) | مرحله ۲: محاسبه حداکثر کارتریج |
|---|---|---|
| لیدوکائین ۲٪ | ۴.۴ × وزن بیمار (kg) | حداکثر دوز (mg) ÷ ۳۴ |
| آرتیکائین ۴٪ | ۷.۰ × وزن بیمار (kg) | حداکثر دوز (mg) ÷ ۶۸ |
قانون محاسبه سریع (قانون ۲۵):
به عنوان یک راهنمای سریع و محافظهکارانه، میتوان از قانون ۱ کارتریج از هر بیحسکننده موجود در بازار، به ازای هر ۲۵ پوند (حدود ۱۱.۳ کیلوگرم) وزن کودک استفاده کرد. این قانون برای بیماران سالم کاربرد دارد.
۴. تکنیک تزریق و ایمنی سیستمیک (LAST)
ایمنی تزریق فراتر از محاسبه دوز است؛ تزریق ناخواسته داخل عروقی با سرعت بالا، شایعترین عامل سمیت سیستمیک فوری در اطفال است.
- تزریق فوق آهسته (۶۰ ثانیه): تزریق باید بسیار آهسته صورت گیرد. توصیه آکادمی DrFM این است که تزریق هر کارتریج کامل (۱.۷ سیسی) حداقل در ۶۰ ثانیه کامل شود. این تکنیک ناراحتی بافت را کاهش داده و ریسک تزریق ناگهانی داخل عروقی را پایین میآورد.
- آسپیراسیون و نوع سوزن: آسپیراسیون قبل و حین تزریق جهت کاهش ریسک تزریق داخل عروقی ضروری است. استفاده از سوزنهای بزرگتر (گیج ۲۵) در نواحی بسیار عروقی توصیه میشود.
- الزام به وازوکونستریکتور (اپینفرین): استفاده از اپینفرین توصیه میشود تا ریسک جذب سریع سیستمیک دارو را کاهش دهد. اپینفرین با ایجاد تنگی عروق، سطح پیک غلظت دارو در پلاسما را کاهش داده و مدت زمان بیحسی را افزایش میدهد. فرمولاسیونهای حاوی اپینفرین به دلیل pH پایینتر (حدود ۴.۵) ممکن است کمی ناراحتکنندهتر باشند، زیرا گیرندههای درد حساس به اسید را فعال میکنند.
- مدیریت LAST: سمیت سیستمیک با مشاهده دقیق بیمار و آگاهی از حداکثر دوز قابل پیشگیری است. در صورت بروز سمیت، توقف تزریق و فعالسازی خدمات پزشکی اورژانس بر اساس شدت واکنش ضروری است. درمان اولیه در موارد جدی، اغلب شامل تزریق وریدی امولسیون لیپید است.
- معکوسسازی بیحسی: فنتولامین مزیلات (OraVerse) اولین عامل دارویی است که برای معکوس کردن بیحسی بافت نرم (لب و زبان) ناشی از تزریق بیحسکنندههای حاوی وازوکونستریکتور در ناحیه زیرمخاطی تأیید شده است. این دارو زمان بازگشت حس طبیعی در لب پایین را تا ۸۵ دقیقه و در لب بالا تا ۸۳ دقیقه کاهش میدهد.
۵. مدیریت درد و اضطراب در زمینه بیحسی
مدیریت موفقیتآمیز بیحسی موضعی در کودکان اغلب شامل ترکیب ملاحظات رفتاری و انتخابهای دارویی مکمل است.
تکنیکهای مدیریت رفتار
اضطراب ناشی از تزریق، میتواند باعث افزایش تون سمپاتیک و تأخیر در شروع اثر برخی داروها شود. تکنیکهای حواسپرتی در کاهش اضطراب کودک و کنترل رفلکس گگ مؤثرند.
- Tell-Show-Do (بگو-نشان بده-انجام بده): این تکنیک کلاسیک به کودک اجازه میدهد تا با فرایند آشنا شود. حین استفاده از رابردم، میتوان آن را “پتو” برای دندان خوابیده نامید.
- حواسپرتی: استفاده از عینکهای دیداری-شنیداری (Audiovisual Glasses) برای تماشای فیلم ، هدفون و موسیقی، یا حتی درخواست از کودک برای بالا نگه داشتن پا یا فشردن دندانها به هم حین تزریق، حواسپرتی بسیار مؤثری ایجاد میکند.
- فشار کف دست: اعمال فشار بر نقطه خاصی از کف دست، برای کاهش اضطراب و رفلکس گگ توصیه میشود .
بیهوشی و آرامبخشی
در موارد عدم همکاری یا نیاز به مداخلات وسیع، ممکن است از آرامبخشی یا بیهوشی عمومی استفاده شود، اما این روشها چالشهای فارماکوکینتیک خود را دارند.
- مسیر خوراکی (Enteral Route): استفاده از داروهایی مانند میدازولام یا دیفنهیدرامین رایج است. داروهای خوراکی جذب رودهای دارند، اما ۵۰٪ تا ۶۵٪ دوز میدازولام در متابولیسم گذر اول کبدی (First-Pass Metabolism) از دست میرود . این پدیده باعث شروع اثر نامطمئن و تنوع زیاد در پاسخ فردی میشود.
- مسیر عضلانی (Intramuscular): جذب از طریق بافت عضلانی عروقیتر، شروع اثر سریعتری (۵ تا ۱۰ دقیقه) نسبت به روش خوراکی فراهم میکند.
- عوامل اپیوئیدی: داروهایی مانند فنتانیل (۱۰۰ برابر قویتر از مرفین) و مپریدین، مسکنهای قوی هستند که عمدتاً در سیستم عصبی مرکزی عمل میکنند. مپریدین در کبد متابولیزه شده و متابولیت فعال آن (نورمپیریدین) دارای نیمهعمر طولانی (۱۵ تا ۴۰ ساعت) است و میتواند باعث تحریک CNS و تشنج شود.